放射線室
検査について核医学検査一覧に戻る
核医学検査とは?
核医学検査、またはRI(”アール・アイ”と読みます)検査とよばれています。RIというのは放射性同位元素(=Radio Isotope)の略で、簡単にいうと「放射線を出す物質」のことです。核医学検査とは、「放射性同位元素を用いる検査」という意味で使われています。
実際には、まず極微量の放射性同位元素で目印をつけた薬品を体内に投与します。この薬品は検査の目的や臓器に応じて選択されます。その薬品は、その種類によって体内で代謝され組織に集積されます。
その放射性同位元素から出る放射線を感知する装置で検査をすると、その集積した組織とその量がわかります。これが核医学検査の一連の流れです。
通常のエックス線検査と大きく違う点は、「エックス線は体外で発生させて体に照射し、その透過したエックス線をフィルムに焼き付ける」のですが、「核医学検査では、放射線を出す物質を投与し、体内から体外へ放出される放射線を測定する」という点です。
核医学検査の有用な点は、上の文章にあるように”体内で代謝された“診断情報が手に入る・・・つまり各臓器の機能を反映した画像を得ることが出来ることです。
原理
核医学検査では、極微量の放射線を出す放射性同位元素(アイソトープ)を付けた薬(放射性医薬品)を投与して、病気の診断や治療をします。体の中に入った放射性医薬品は、診断したい臓器に集まり、γ(ガンマ)線というX(エックス)線と似た放射線を出します。体の中から出てくるこのγ線を特殊な撮影装置でとらえて、放射性医薬品の分布を写真にするため、核医学診断装置は"ガンマカメラ"と呼ばれます。ガンマカメラは非常に感度が高いため、投与する放射性医薬品はほんのわずかであっても、病気を正確に診断する事が出来ます。
検査の特徴
放射性医薬品という検査用の薬を注射したり飲んだりした後、体外から体内の薬の分布を検査装置(専用の検査用カメラ)で画像や検査値としてとらえます。これらの画像や検査値から病気の有無や病体の把握のための診断が行えます。
ほとんどの検査は、検査中ベッドに寝ているだけで比較的短時間で終わります。(長い検査でも1時間以内で終わります)
核医学検査は、検査が簡便で痛みが無く、副作用の心配がほとんどありません。臓器の形・大きさ、さらに臓器の働き具合や病気そのものの勢い(活動性)がわかります。
検査の方法
核医学検査はほとんどが予約制です。薬の有効期限が当日限りのものが多いため、必ず指定の日時に検査室へお越しください。予約から検査日までは数日から2週間ほどかかる場合もあります。検査前や検査当日に守っていただく事項がありますので、予約時に検査室のスタッフの指示に従ってください。
検査の種類
核医学検査には、脳、甲状腺、心臓、肝臓、腎臓、骨などの臓器別に多くの検査の種類があり、それぞれの検査によって用いる薬が異なり、検査にかかる時間も異なります。(1日2回あるいは別の日に分けて検査する場合もあります)注射後、検査までしばらく待っていただく場合や、後日に検査する場合もありますので予約時にお聞きください。
薬剤について
検査に用いる薬は“放射性医薬品”という人工的に作られた放射性同位元素(RI)を含んだ薬で、副作用はほとんどありません。体の中に入った薬からは放射線が出ますが、これは極微量で、専用の検査用カメラ(ガンマカメラ)で画像に出来る最小限の量です。
検査を受ける本人自身や周囲の人への影響について心配ありません。
核医学検査に用いる薬の放射線の量は時間とともに減少していくので、後々まで放射線が出ることはありません。放射線の量は、胸・胃のX線写真や自然界の放射線の量と同程度ですので、安心して検査を受けることが出来ます。
当院での主な核医学検査
当院で行っている核医学検査をいくつか紹介します。
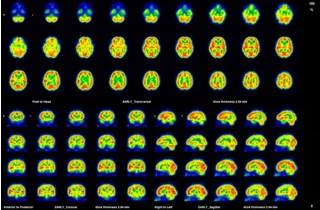
1.脳血流シンチグラフィ
ガンマカメラを用いて、RI注射後に頭部のRI分布を体軸の周囲から計測し、得られたすべての情報を用いてコンピュータで演算処理を行い、横断像(CTのような輪切りの画像)を再構成し、脳血流分布を調べる検査です。X線CTと区別をするために、SPECT(=single photon emission computed tomography,俗に“スペクト”と読みます)といいます。
核医学画像は、分解能はCT、MRなどの形態画像に劣っています。しかし、形態画像では組織が不可逆的な変化を起こすまでは異常をとらえることは出来ません。たとえば、脳梗塞が発症しても形態画像で異常が出るまでには、最低数時間が必要です。これに対して機能画像である脳血流SPECT画像では脳梗塞はもとより、生体内での瞬間の血流変化を画像でとらえることが出来ます。
検査方法
1. RIを静脈より血管注射します。
2. 寝台に、仰向けで寝ます
3. 頭が体軸に対して垂直となるように、位置合わせをします。
4. 約40分位撮影をします。そのままの姿勢でいてください。
撮影が終了しましたら、検査終了です。
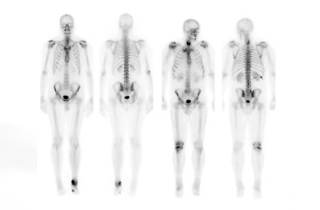
2.骨シンチグラフィ
ガンマカメラを用いて、RI静脈注射3時間後に全身を正面と背面の2方向から撮像します。骨の代謝を画像化します。
X線写真では骨のCa含量が30~50%増減しないと診断が困難ですが、骨シンチグラフィでは、骨の無機質(基本組成はハイドロキシアパタイト)の代謝を画像化するため、病変の検出はX線写真より早期に可能です。また、全身を撮像するので意外な部位の転移巣を検出できます。このように、存在診断は高感度で描出出来ますが、内部構造や性状といった質的診断は困難です。
適応は、悪性腫瘍の骨転移検出、骨折・骨髄炎・無菌性骨壊死などの早期診断、骨移植・代謝性骨疾患の治療経過観察です。なかでも骨転移に対する評価と骨折の検出は、X線写真の検出率を遙かに上回っています。
検査方法
1. RIを静脈より血管注射します。
2. 注射から3時間経ちましたら、また来室してください。
3. 検査の前処置として、検査開始直前に排尿をします。
4. 金属類はγ線を吸収してしまい写真に写り込みますので、外した後検査着に着替えます。
5. 寝台に、両腕を脇腹にぴったりつけて仰向けで寝ます。
6. 体が真っ直ぐきちんと撮影できるように、位置合わせをします。
7. 撮影は20分位です。そのままの姿勢でいてください。
8. 骨と骨が重なり合って分かりにくい時などは、必要に応じて角度をつけて追加撮影をします。
9. 終了するまでに40~50分かかります。
撮影が終了しましたら、検査終了です
3.負荷心筋シンチグラフィ
ガンマカメラを用いて、RI注射後に心臓のRI分布を体軸の周囲から計測し、得られたすべての情報を用いてコンピュータで演算処理を行い、断層像(CTのような輪切りの画像)を再構成し、心臓の血流分布を調べる検査です。心臓に薬で負荷を掛けた状態(薬の作用で運動をした状態を作ります。)と安静時の状態の2回撮影します
負荷心筋シンチは非侵襲的に心筋血流を視覚的にとらえることができます。虚血性心疾患を中心に多くの心疾患における心筋血流分布状態の把握に有用です。
検査方法
1. 寝台に仰向けに寝ます。
2. 点滴用の針を静脈に2本留置します。
3. その針を使って薬品を投入します。
4. 薬が心臓に集まる間に撮影の準備をします。
5. カメラで撮影します。(15分程度)
6. 薬を入れた時間から3時間後に2回目の撮影をします。
核医学検査における放射線被ばくについて
放射線は現代の医療に欠かせませんが、短期間のうちに大量に浴びると身体への影響も問題となることがあります。ただし、通常、必要な検査等をお受けいただく場合は放射線の影響を心配する必要はありません。
放射線検査における被ばく線量の最適化プロセスを推進するためのツールに、診断参考レベル(DRLs)があります。(国単位で報告されています)
当院ではこの日本の診断参考レベルを放射線検査の指標として用いています。
活用としては、DRLsの値より高い場合は、適正な線量の見直しをし、低い場合は画質と診断能の担保が出来ているかを確認し、検査の被ばく線量の最適化を行っています。
参考)日本の診断参考レベル(DRLs2025)と当院との比較
脳血流シンチ : DRLs 800MBq 当院 755.3MBq
負荷心筋シンチ : DRLs 1200MBq 当院 930MBq
骨シンチ : DRLs 930MBq 当院 718.7MBq
※MBq:メガベクレル(放射能の単位)







