泌尿器科

堺市にあるベルランド総合病院 泌尿器科は、昭和61年より大阪市立大学医学部泌尿器科と連携をとりながら診療を行っており、現在、常勤医5名と非常勤医3名が勤務しています。常勤医5名のうち日本泌尿器科学会認定専門医が3名で3名とも指導医です。
外来診療は月曜日から土曜日までの午前中に2診制で行っています。
手術日は月・水・金で年間約500件の手術を行っています。
悪性疾患に対しては、診療ガイドラインに基づきながらも個々の患者さんにとって最適な治療を提供できるように努力しています。以前より手術の低侵襲化を目指して、多くの手術を腹腔鏡下に行ってきましたが、手術支援ロボット導入に伴い、2019年8月から前立腺癌に対して、ロボット支援腹腔鏡下前立腺全術を行っています。また2021年1月から腎癌に対してロボット支援腎部分切除を、膀胱癌に対する膀胱全摘に対してもロボット支援膀胱全摘除術を行っています。2022年からは腎癌に対しての根治的腎摘除術、腎盂尿管癌に対しての腎尿管全摘除術もロボット支援手術を行っています。
薬物療法では腎癌、前立腺癌、膀胱癌いずれも精通しており、先進的な治療を行っています。
良性疾患に対しては、やみくもに手術のみを勧めるのではなく、患者さんのQOL(quality of life:生活の質)向上を第一に考えて診療しています。
進行した膀胱癌や神経因性膀胱のため尿路変更を行っている患者さんは、皮膚排泄ケア認定看護師も診察に加わりケアしています。
 |
 |
診療
悪性疾患
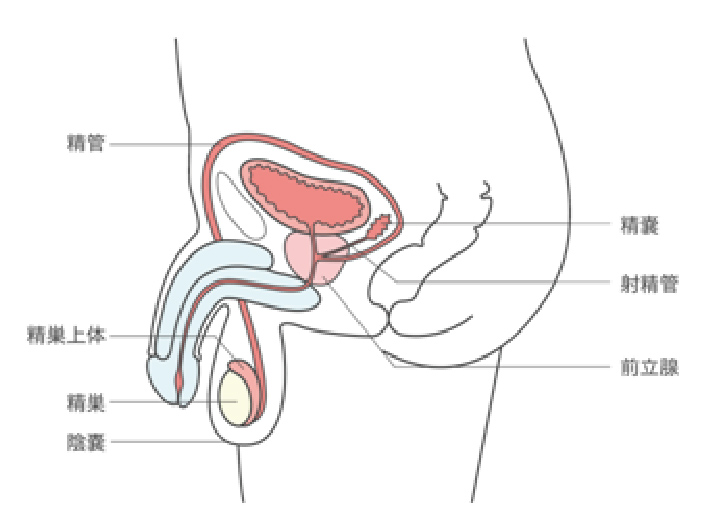
1) 前立腺癌
● 前立腺癌とは?
2017年の国立がん研究センターのがん統計によると、男性の罹患する癌では前立腺癌が1位であり約9万人でした。人口10万人あたりでは約148人で生涯罹患リスクは約10%、つまり男性が生きている間に10人に1人は前立腺癌になる可能性があります。
2) 腎細胞癌
基本的には、腹腔鏡手術にて摘出手術を行い、腎部分切除が可能なケースはロボット支援手術にて行っています。
3) 膀胱癌
浸潤性膀胱癌に対しては、膀胱全摘および回腸導管全摘術を行っています。症例を選んで回腸による自排尿型代用膀胱造設術(ネオブラダ―)を行います。非浸潤性膀胱癌に対しては、再発防止のために、できうる限り内視鏡で深く広範囲に切除しています。術後抗がん剤やBCGの膀胱内注入療法を行って再発率の低下に努めています。
4) 腎盂尿管癌
基本的には膀胱癌と同様の組織(尿路上皮)で成り立っているため治療方法は似ています。
5) 精巣腫瘍
精巣腫瘍が疑われたなら、できるだけ速やかに精巣を摘出し、リンパ節の腫大が認められれば標準的な放射線治療や抗がん剤治療を行っています。
良性疾患
1) 尿路結石
①疫学
2005年に実施された全国疫学調査では、我が国の上部尿路結石(腎結石及び尿管結石)に1年の間でかかる割合は、人口10万人対し134人(男性:192人、女性:79人)であり、1965年の調査時と比べて約3倍増加しており、尿路結石は増加傾向にあると言えます。また、男性では15.1%、女性で6.8%(男性では7人に1人が、女性では15人に1人)が一生に一度は尿路結石にかかると言われています。
②診断
尿路結石の多くは疼痛(腰背部から側腹部)と血尿を来たします。しかし、疼痛・血尿どちらの症状も他の疾患でも起こることがあること、またどちらの症状がなくても尿路結石症を否定するものではないため、画像検査による診断が必要です。レントゲン検査や超音波検査、CT検査などを行います。特にCT検査では、結石の硬さも推定可能であり治療法選択の一助となります。
③治療
5mm以下の小さな結石であれば自然に出てしまう人もいますが、出ない場合は手術治療が必要になる場合があります。結石の大きさと場所、硬さによって治療の方法を変える必要があります。また、人によって簡単に治療できる場合もあれば難渋する場合もあります。当院では、下記の3つの方法を患者さんの状態と環境に応じて治療選択をしています。
ア)経尿道的レーザー破砕術:TUL
2009年10月よりボストン社製ホルニウム・ヤグレーザーを購入し結石破砕治療を行ってきました。特に、軟性尿管鏡を併用するようになった2011年2月から症例数が増加し、2016年からはコンスタントに100件以上の手術件数を行っています。入院期間は手術前日入院の場合、3泊4日です。麻酔は何らかの原因で全身麻酔が必要な場合を除いては、基本的に腰椎麻酔で行います。15mm以上の大きい腎結石に対しても(複数回の治療を要することもありますが)積極的にTULで治療を行っております。当院で上部尿路結石に対しTULを 施行した208例の治療成績は、完全排石率が72.1%。残石4mm以下を有効とすると有効率は80.8%でした。
イ)経皮的腎砕石術:PNL
おもに20mm以上の大きな腎結石が対象になります。腰の皮膚から腎臓に筒を挿入し、その筒を介して内視鏡を腎臓の中に入れて破砕する方法です。当院ではPNLで治療を行う場合、約6㎜の筒を挿入し細径腎盂鏡を用いて砕石します。細い筒を使用することにより体に負担をかけない治療を心がけています。
2) 前立腺肥大症
3)感染症
急性腎盂腎炎の場合、39-40℃近く夕方から夜にかけて発熱することがあり、入院して抗生物質の点滴が必要になることがあります。特に、結石などによって尿の流れが悪くなり細菌尿が腎臓から出にくくなる(閉塞性腎盂腎炎)と、最悪の場合死亡する可能性があるため出来るだけ早期に尿管カテーテルを挿入しています。その他、難治性の急性前立腺炎や精巣上体炎(副睾丸炎)も入院して治療を行っています。


