心臓血管外科
大動脈弁狭窄症の外科治療
少子高齢化のため、 弁膜症の中でもリウマチ性弁膜症は減少傾向で、老人性大動脈弁狭窄症、 僧帽弁閉鎖不全症などの変性疾患が増加傾向にあります。 日本では65歳以上の大動脈弁狭窄の罹患率は2~3%と推定され、よくみられる弁膜疾患です。 最近では80歳を超える高齢者に対しても大動脈弁狭窄症に対しての弁置換術は積極的に行われ手術数の増加を認めます。 最近は薬物治療の限界が手術適応ではなく、 早期に手術が行われるようになってきています。 日本胸部外科学会学術調査でも待機的に行える大動脈弁置換術は安全であるとされています。
大動脈弁狭窄症とは
大動脈弁は、左心室の出口 大動脈の根元にある弁で、通常は半月形の弁膜(弁尖) 3枚で出来ています。
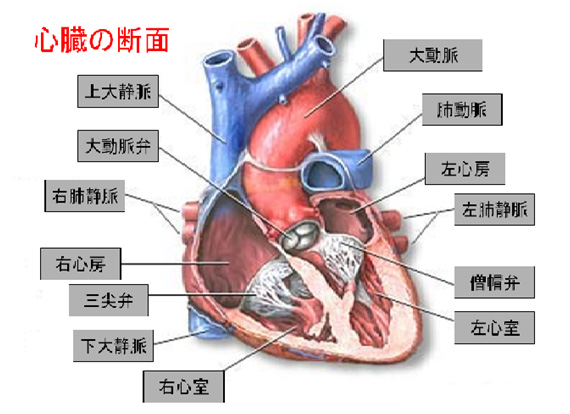
大動脈弁狭窄症とは、大動脈弁の開放が障害され狭くなった状態をいいます。
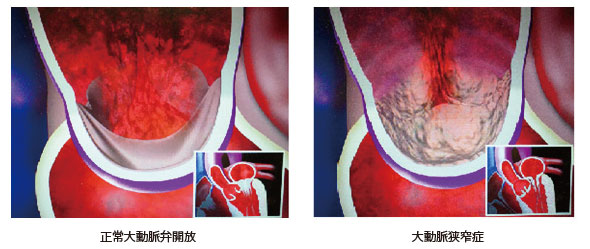
大動脈弁狭窄症の原因
生まれながら弁が2枚しかない二尖弁、加齢動脈硬化による老人性大動脈弁狭窄症、リウマチ熱によるリウマチ性大動脈弁狭窄症があります。リウマチ性弁膜症は減少傾向で、老人性大動脈弁狭窄症が増加傾向にあります。そして老人性大動脈弁狭窄症は経年的に石灰化が進行します。
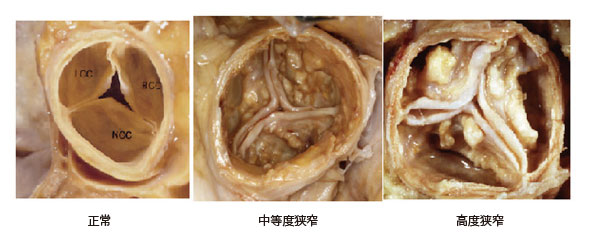
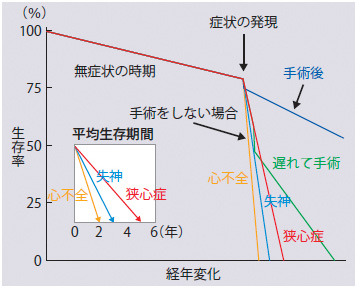
大動脈弁狭窄症は経年的に進行します
こういった症状が出るようになるとその後の経過は速く、一般的に狭心症では5年、失神は3年、 心不全は2年程度で死に至ることが多いといわれています。特に突然死することもあり慎重な対応が必要となります。更に狭窄が進行した場合には、左心室の収縮力も低下し、その後の経過は更に悪くなります。このため大動脈弁狭窄症は軽微な症状が発現した時点で、速やかに重度大動脈弁狭窄に対する外科的手術を行うことが望ましいと考えます。
大動脈弁狭窄症の診断
診断は主に、 心エコー検査によって行われます。 弁が開くときの面積(弁口面積)を調べることが重要で、一般的に大動脈弁の正常の弁口面積は3-4cm2ですが、弁口面積が1cm2以下になると重症であると診断されます。 精密検査として経食道心エコー検査が必要となることもあります。 手術治療が必要な患者さんについては、 術前検査として心臓カテーテル検査・冠動脈検査が行われます。冠動脈の病気(狭心症・心筋梗塞)が合併していないかどうか、 冠動脈バイパス術も必要かどうかを調べます。
診断の留意点
医療従事者には大動脈弁狭窄症は確実に進行する病気であるという認識が重要です。 軽症であった患者さんが気付いた時には重症化していることを注意する必要があります。 患者側の立場では年をとれば息切れするのは当たり前、生活を自ら制限して症状はないと言われることが多いので、 この点に留意して詳細な問診を行うことが必要です。
治療
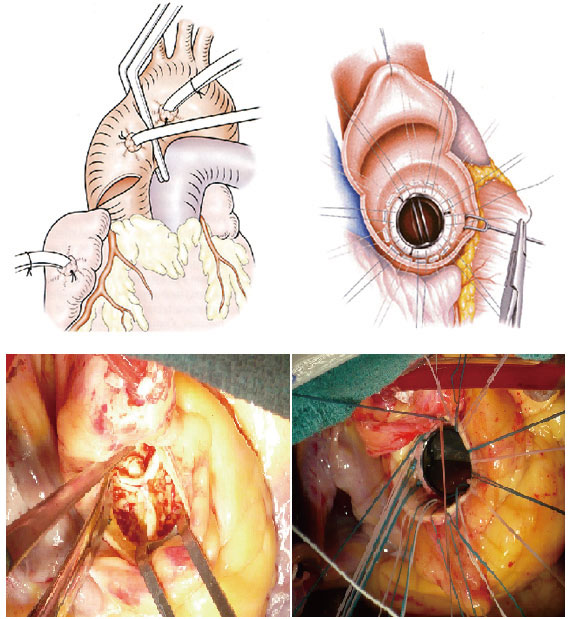
大動脈弁狭窄症の治療の基本は、外科的大動脈弁置換術です。手術は心臓外科のチームが行います。 気管内挿管による全身麻酔を行って胸骨の正中を切開し心臓を露出し人工心肺装置を使用します。大動脈遮断による心停止のもとに大動脈を切開し、狭窄している大動脈弁を切り取って、新しい弁に取り替える手術(大動脈弁置換術)を行います。 取り替える弁(人工弁)には、 生体弁と機械弁があり それぞれに長所と短所があることから、 両者を使いわけて使用します。
高齢(およそ80歳以上)の患者さんに手術が必要となった場合には慎重な対応が必要となりますが、ご本人の希望、心臓以外の病気の有無、全身の健康状態、手術リスクなどを主治医が総合的に判断して、患者さんとご家族とで治療法を相談することになります。 当院でも手術を行っていますので、ぜひご相談ください。


